Chirurgie – Anesthésie
Notre chirurgie prend en charge une large gamme d’interventions avec un engagement fort envers la sécurité, la qualité des soins et l’accompagnement personnalisé des patients.
UAV – Unité d’Abords Vasculaires
Unité d’accès vasculaire
Vous avez besoin d’un traitement par perfusion, de prises de sang répétées, ou vos veines sont “difficiles” ? L’Unité d’Accès Vasculaire (UAV) vous aide à choisir et mettre en place l’accès veineux le plus adapté, avec un objectif simple : préserver votre capital veineux et améliorer votre confort.
- Ligne directe tous les jours de 8h à 16h : 03 44 11 20 36
Secrétariat de l’anesthésie : 03 44 11 21 92
Email : uav@ch-beauvais.fr
Adresse : CH Simone Veil de Beauvais, 40 avenue Léon Blum, 60000 Beauvais
Nos délais & jours d’intervention
L’UAV propose 3 vacations par semaine pour garantir une pose dans les 24 à 48 heures.
📅 Lundi, mercredi et vendredi – 8h à 16h

À quoi sert l’UAV ?
L’UAV est une équipe spécialisée dans les voies d’abord veineuses : autrement dit, le “bon accès” pour perfuser un traitement, faire des prélèvements, ou éviter de multiplier les piqûres.
Notre mission
Préserver vos veines (capital veineux)
Améliorer votre confort, et la qualité / sécurité des soins
Choisir la voie d’abord la plus pertinente selon le traitement et sa durée
Réduire les délais d’accès aux voies veineuses “plus techniques” quand c’est nécessaire
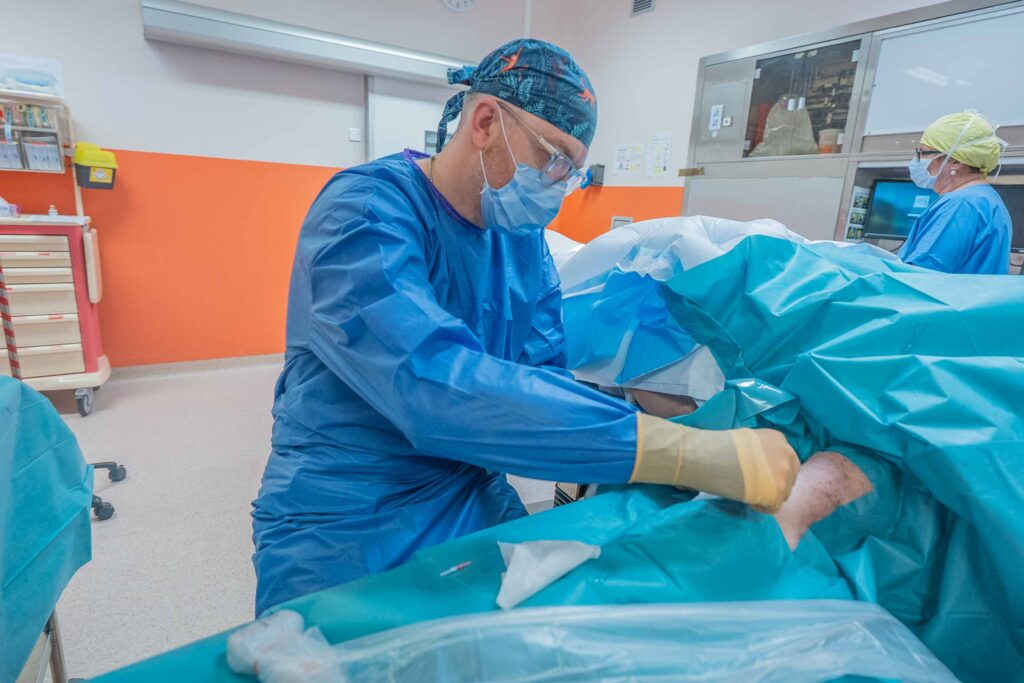
Pourquoi cette offre est importante ?
Au CH Simone Veil, notre Projet Médico-Soignant met l’accent sur :
des parcours patients mieux structurés (plus fluides, plus lisibles),
la qualité et la gestion des risques au cœur des soins,
et une expérience patient améliorée.
L’UAV s’inscrit exactement dans cette dynamique : éviter les tentatives répétées, sécuriser les perfusions, et vous orienter vers le bon dispositif dès le départ.
Dans quels cas l’UAV peut vous aider ?
Vous pouvez être concerné(e) si vous avez :
un accès veineux difficile (veines peu visibles, antécédents de “piqûres compliquées”),
des traitements IV de plus de 7 jours,
une antibiothérapie prolongée,
des prélèvements sanguins itératifs,
une hydratation ou une transfusion répétée,
une nutrition parentérale,
ou certains traitements nécessitant un accès plus “central” (ex : chimiothérapies, selon protocoles).
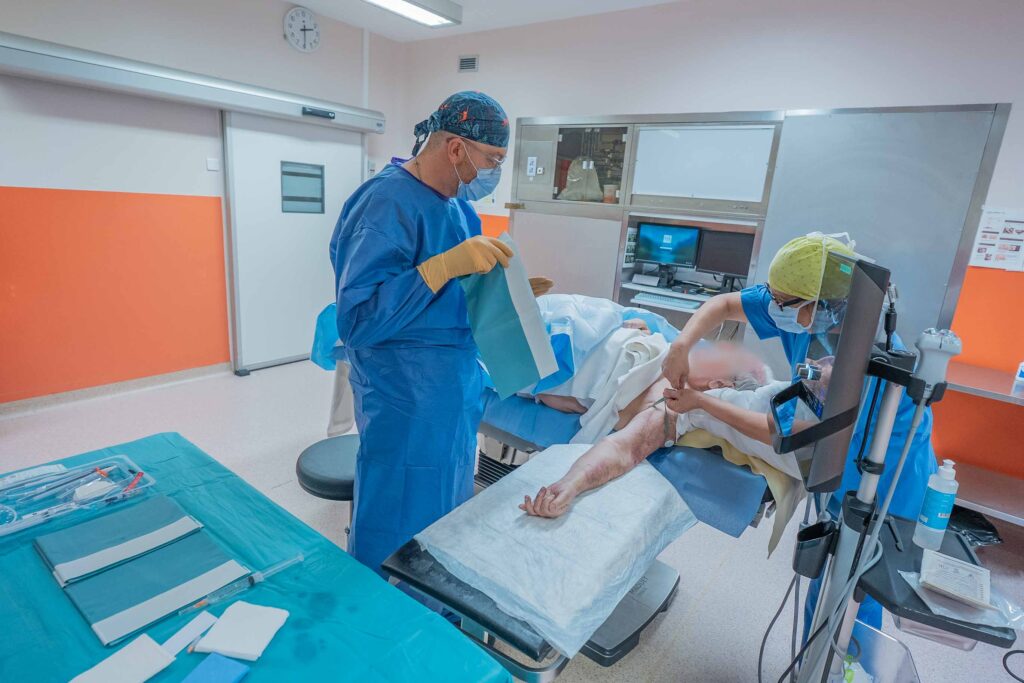
Comment on évalue la difficulté : le score A-DIVA
Pour anticiper si une pose de perfusion sera difficile, l’UAV peut s’appuyer sur l’échelle A-DIVA (accès intraveineux difficile) : on répond à quelques questions simples (antécédents, veines palpables, diamètre…) et on obtient un niveau de risque.
< 1 : risque faible
2–3 : risque modéré
> 4 : risque élevé
| Critères évalués | Oui | Non |
|---|---|---|
| Antécédents connus d’accès intraveineux difficile | 1 point | 0 point |
| Risque anticipé d’échec à la première tentative d’accès intraveineux | 1 point | 0 point |
| Incapacité à identifier une veine dilatée à la palpation du membre supérieur | 1 point | 0 point |
| Veine dilatée la plus large avec un diamètre inférieur à 3 mm | 1 point | 0 point |
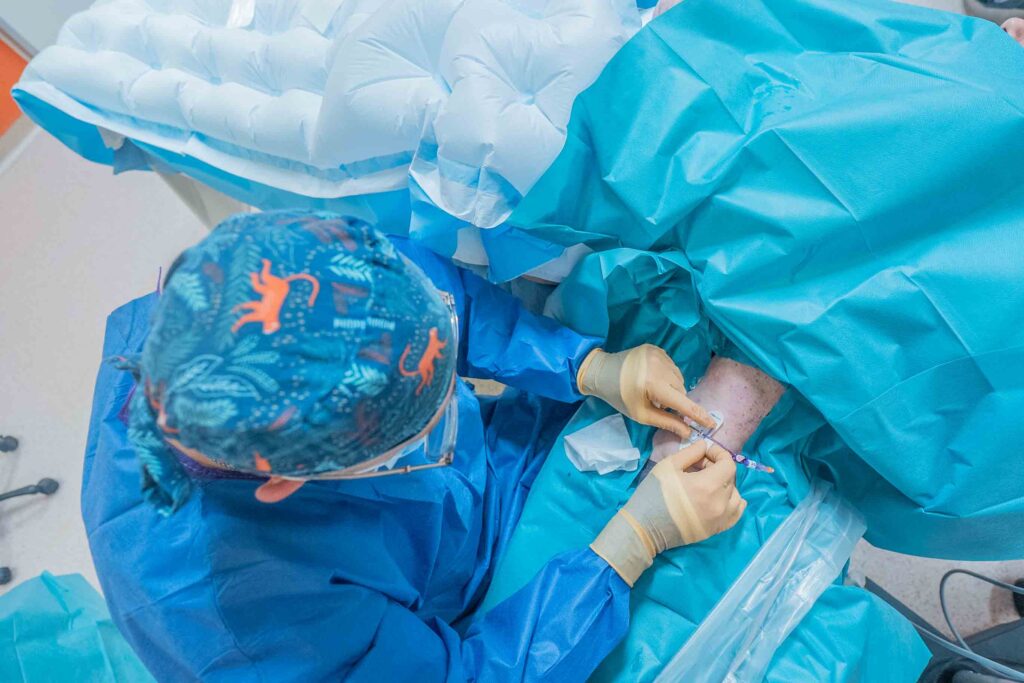
1) Avant la pose
Analyse de votre besoin : type de traitement, durée, fréquence, état de vos veines.
Choix du dispositif (voir plus bas) : on privilégie ce qui est efficace, confortable et le moins invasif possible.
2) Le jour de la pose
Pose réalisée par des professionnels formés, souvent avec repérage échographique quand indiqué (pour viser juste, sans “multiplier les essais”).
3) Après la pose : utilisation et surveillance
Conseils pratiques, vérification du bon fonctionnement, et relais avec les équipes qui assureront les soins (service d’hospitalisation, hôpital de jour, domicile…).
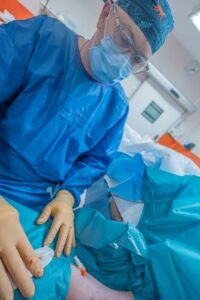
1) Midline (durée < 1 mois)
Le midline est un cathéter veineux périphérique “long”, posé dans une veine plus profonde du bras, avec repérage échographique. Son extrémité se situe vers le creux axillaire (aisselle). Il peut faciliter une prise en charge à domicile selon les situations.
Indications fréquentes : veines fragiles, antibiothérapie prolongée, prélèvements répétés, traitements IV.
2) PICC-line (durée 1 à 6 mois)
Le PICC-line est un cathéter veineux central inséré au niveau du bras (au-dessus du pli du coude) et dont l’extrémité arrive près du cœur (jonction veine cave supérieure / oreillette droite).
Utile quand : le traitement dure plusieurs semaines/mois (ex : certains antibiotiques, nutrition parentérale, certains protocoles).
3) Cathéter veineux central (CVC) (durée < 1 mois)
Le CVC est posé par un médecin dans une grosse veine (jugulaire, sous-clavière, fémorale…). Il est souvent réservé aux patients hospitalisés, en urgence ou pour un traitement planifié.
4) Port-à-cath (chambre implantable) / accès veineux central tunnelisé (plutôt long terme)
Quand un traitement est prévu sur plusieurs mois (voire davantage), on peut proposer une solution implantée (port-à-cath) ou un accès tunnelisé.
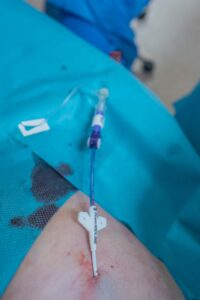
Vous pouvez contacter directement l’UAV, tous les jours de 8h à 16h au 03 44 11 20 36
Vous pouvez aussi contacter via le secrétariat (coordination des créneaux et orientation).
📞 03 44 11 21 92 / 03 44 11 22 96 – ✉️ uav@ch-beauvais.fr
Le plus souvent, la demande est initiée par le médecin ou par l’équipe qui vous suit (hospitalisation, hôpital de jour, consultation) quand un accès veineux “standard” risque d’être insuffisant (durée, veines difficiles, traitement irritant…).
Une perfusion “classique” est parfaite pour des besoins courts. Mais si le traitement dure, si les veines sont fragiles, ou si le produit perfusé est irritant, on privilégie un dispositif plus adapté pour éviter les piqûres répétées, la douleur, et les complications locales. Les recommandations évoquent notamment le recours à un accès central pour des solutions très irritantes (pH très acide/basique) ou très concentrées (osmolarité élevée).
Midline : cathéter posé dans le bras, plus “durable” qu’une perfusion, souvent utilisé sur quelques semaines (maximum 29 jours).
PICC-line : cathéter posé dans le bras mais dont l’extrémité arrive dans une grosse veine près du cœur (accès central), utile quand le traitement se prolonge.
CVC : cathéter central posé au cou/haut du thorax (souvent à l’hôpital, selon contexte).
Port-à-cath : petite chambre implantée sous la peau (plutôt long terme), pratique pour traitements au long cours.
En général, la pose se fait éveillé(e) avec une anesthésie locale.
Cela dépend du dispositif et de votre situation (veines, repérage écho, vérifications). Comptez généralement quelques dizaines de minutes pour le geste + le temps d’installation et de contrôle.
En règle générale, oui : on encourage une utilisation “normale” du bras, mais on évite certains efforts répétitifs/charges lourdes du côté du cathéter, surtout au début, car cela peut irriter la zone ou abîmer le pansement.
Un pansement humide/décollé = risque de contamination : ne laissez pas traîner. Contactez l’équipe ou l’infirmier(ère) qui vous suit pour le remplacer correctement.
Oui, et grâce l’accès vasculaire, on peut faire l’injection de produit de contraste sans nouvelle ponction veineuse.
Midline : maximum 29 jours
PICC : peut rester plusieurs semaines/mois si tout se passe bien, avec une surveillance régulière.
Port : conçu pour le long terme, parfois plusieurs années.
🎬La rubrique vidéo de l’hôpital !
Les coulisses du CHB en vidéo.













